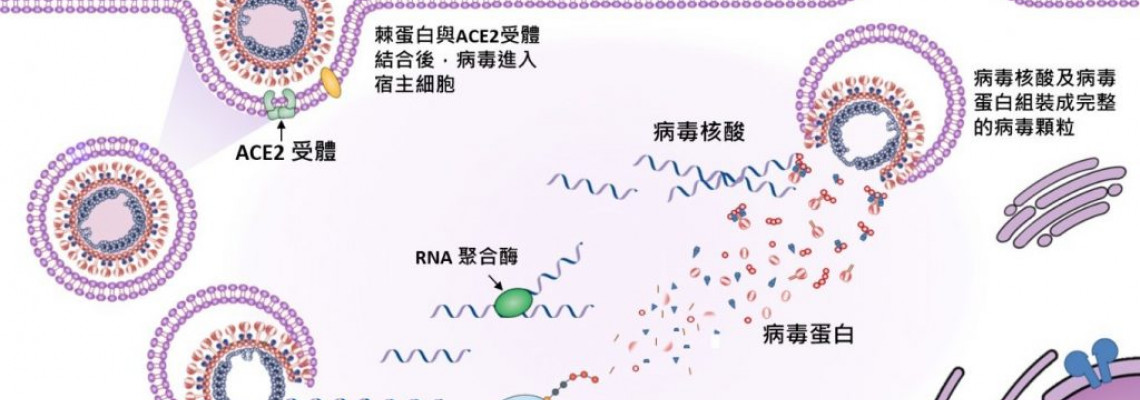
жФѓеОЯйЂФгАБжµБжДЯвА¶жО•йА£еЗЇжУКпЉМеЕТзІСйЦАи®Їе∞±гАМзЩ±гАНдЇЖпЉЯ
гАМдЄКжµЈеЕТзІСйЖЂйЩҐжЧ•жО•и®ЇйЗПиґЕйБО1000дЇЇжђ°гАНгАБгАМжњЯеНЧйЖЂйЩҐеЕТзІСжА•и®ЇеЦЃжЧ•жО•и®ЇйЗПз†іеНГгАНгАБгАМж±ВеК©пЉЪзПЊеЬ®еУ™еАЛеЕТзІСйЖЂйЩҐдЇЇе∞СпЉЯгАН......
иЗ™дїКеєі9жЬИдї•дЊЖпЉМдЄКињ∞и≠∞й°М履履жИРзВЇзЖ±йЦАзЪДзД¶йїЮгАВ гАМдЄ≠жЛЫгАНжФѓеОЯйЂФгАБжµБжДЯгАБиЕЇзЧЕжѓТгАБйЉїзЧЕжѓТгАБеСЉеРЄйБУеРИиГЮзЧЕжѓТпЉИRSVпЉЙз≠ЙзЪДжВ£иАЕжѓФжѓФзЪЖжШѓпЉМдЄФеСИдљОйљ°еМЦпЉМдї§жЬђе∞±гАМеЫКдЄ≠зЊЮжЊАгАНзЪДеЕТзІСзКѓдЇЖйЫ£гАВ
дЄНйБОпЉМдЄ≠еЬЛзЦЊзЃ°дЄ≠ењГеВ≥жЯУзЧЕзЃ°зРЖиЩХеСЉеРЄйБУеВ≥жЯУзЧЕеЃ§дЄїдїїељ≠и≥™жЦМ24жЧ•жМЗеЗЇпЉМињСжЬЯжИСеЬЛзЪДжА•жАІеСЉеРЄйБУзЦЊзЧЕйЦЛеІЛеСИзПЊдЄЛйЩНиґ®еЛҐгАВ
иІАеѓЯиАЕзґ≤ињСжЧ•иµ∞и®™дЄКжµЈеєЊеЃґйЖЂйЩҐдєЯзЩЉзПЊпЉМеЕТзІСйЦАи®ЇеЈ≤еСКеИ•гАНзИЖжїњгАНж®°еЉПпЉМе§Ъз®ЃеСЉеРЄйБУзЧЕеОЯйЂФзЪДжФїеЛҐдЉЉдєОжЄЫеЉ±гАВ дЄНе∞СеЃґйХЈеПНжШ†пЉМзПЊеЬ®жОТйЪКе∞±и®ЇзЪДжЩВйЦУеЬ®жО•еПЧзѓДеЬНеЕІпЉМе≠©е≠РеЊИењЂе∞±иГљжО•еПЧж≤їзЩВпЉМеРДжЦєйЭҐйГљдЇХзДґжЬЙеЇПгАВ
дїКеєіеСЉеРЄйБУжДЯжЯУжАІзЦЊзЧЕзВЇдљХгАМдЊЖеЛҐжіґжіґгАНпЉЯ зЫЃеЙНзЪДе∞±йЖЂйЂФй©Че¶ВдљХпЉЯ ж≠§жђ°еЕТзІСе∞±и®ЇжљЃжЪійЬ≤еЗЇеУ™дЇЫеХПй°МпЉЯ йЪ®иСЧеРДеЬ∞ж∞£жЇЂдЄНжЦЈиЃКеМЦпЉМдї•еПКеЕГжЧ¶еБЗжЬЯзЪДеИ∞дЊЖпЉМдЄЛйЩНиґ®еЛҐиГљеР¶еїґзЇМпЉЯ иЛ•дЄЛдЄАжђ°йЂШе≥∞еИ∞дЊЖпЉМи©≤е¶ВдљХжЗЙе∞НпЉЯ
еСЉеРЄйБУзЦЊзЧЕдїКеєізВЇдљХе¶Вж≠§зМЦзНЧ?
гАМдїКеєізЪДеСЉеРЄйБУжДЯжЯУжЬЙеЕ©еАЛзЙєйїЮпЉЪдЄАжШѓеєЊз®ЃзЧЕеОЯйЂФзЪДзЦКеК†еЗЇзПЊпЉМдЇМжШѓе∞СжХЄжЦ∞еЖ†зЧЕжѓТжДЯжЯУеТМзі∞иПМжДЯжЯУзЪДеЗЇзПЊгАВгАНеЬ®еЕТзІСиАХиАШеНБеєізЪДзЙЫйЖЂзФЯеСКи®іиІАеѓЯиАЕзґ≤гАВ
еЕґдЄ≠пЉМжЬАжЧ©йЦЛеІЛзЩЉеЛХжФїеЛҐзЪДжФѓеОЯйЂФиВЇзВОжШѓеЄЄи¶ЛзЪДеСЉеРЄйБУзЦЊзЧЕпЉМеЕТзЂ•гАБйЭТе∞СеєізВЇжШУжЯУжЧПзЊ§гАВ иВЇзВОйїіжЉњиПМжДЯжЯУеѓ¶йЪЫдЄКеСИзПЊйА±жЬЯжАІжµБи°МпЉМзіДжѓП3иЗ≥7еєіжЬГињОдЊЖдЄАеАЛйЂШе≥∞пЉМжМБзЇМжЩВйЦУйХЈйБФ1еєіпЉМиАМдЄКдЄАжђ°зЪДжµБи°МйЂШе≥∞жЬЯеЬ®4еєіеЙНпЉИ2019еєіпЉЙгАВ
ж†єжУЪдЄ≠еЬЛзЦЊзЧЕй†РйШ≤жОІеИґдЄ≠ењГзЪДжХЄжУЪпЉМ10жЬИдї•дЊЖпЉМRSVгАБжµБжДЯзЧЕжѓТеТМиЕЇзЧЕжѓТз≠Йе§Ъз®ЃеЈ≤зЯ•зЧЕеОЯйЂФжДЯжЯУдєЯеҐЮеК†гАВ
дЄНеРМзЧЕжѓТзЪДжµБи°МеЉХзЩЉдЇЖгАМзЦКеК†жДЯжЯУгАНгАВ зЙЫйЖЂеЄЂи°®з§ЇпЉМйАЩзПЊи±°дЄ¶йЭЮй¶Цжђ°еЗЇзПЊпЉМгАМеЊАеєіеܮ姙еОЯпЉМе§ІзіДеЬЛжЕґжЧ•еЊМе∞±жШѓеСЉеРЄйБУжДЯжЯУзЪДйЂШзЩЉжЬЯпЉМйЫЖдЄ≠еЗЇзПЊзЪДжЩВйЦУеЊАеЊАеТМ姩ж∞£жЬЙйЧЬгАНгАВ
дїЦдєЯеЉЈи™њпЉМеЕТзЂ•зЪДеЕНзЦЂеКЫзЫЄе∞НиЉГеЉ±пЉМеЬ®еРМеДХеТМйЩ™и≠ЈдєЛйЦУдєЯеЃєжШУзЫЄдЇТгАБеПНи¶ЖеВ≥жЯУгАВ
гАМеЈ≤зґУжХЄдЄНжЄЕпЉИе≠©е≠РпЉЙдїКеєідЄЛеНКеєіжШѓзђђеєЊжђ°зФЯзЧЕдЇЖпЉМеПѓиГљжШѓзђђ6жђ°дЇЖпЉМиАМдЄФ12жЬИеИ∞зПЊеЬ®еЯЇжЬђдЄКдЄАзЫіеЬ®зФЯзЧЕгАВеОїе≠Єж†°еПИ襀еПНи¶ЖеВ≥жЯУпЉМзП≠дЄКе§ІзіДжЬЙ5гАБ6 еАЛе≠©е≠РйГљзЉЇеЄ≠дЇЖгАВгАНж≠£еЄґе≠©е≠РеЬ®йЖЂйЩҐе§Іеї≥з≠ЙеЊЕ晥жЯ•зµРжЮЬзЪДжЭЯе•≥е£ЂеСКи®іиІАеѓЯиАЕзґ≤гАВ
дЄАжЧБзЪДйЧЬе•≥е£ЂдєЯи™™пЉМе≠©е≠РжФЊеБЗеЬ®еЃґдЄАйїЮдЇЛеЕТж≤ТжЬЙпЉМдЄКе≠ЄеЊМеРМе≠ЄдєЛйЦУеЃєжШУдЇТзЫЄеВ≥жЯУгАВ гАМжЬЙжЩВеАЩзФЪиЗ≥жЬГжГ≥пЉМи¶БжШѓе≠Єж†°еБЬи™≤е∞±е•љдЇЖпЉМе≠©е≠РдєЯдЄНзФ®иАБжШѓйАЩйЇЉжКШй®∞гАВгАН
жЛЖжОЙеЃґйХЈењГи£°зЪДвАЬзЙЖвАЭпЉМеѓ¶зПЊжВ£еЕТеИЖжµБ
ињСдЊЖпЉМйЭҐе∞Не§Ъз®ЃзЧЕеОЯйЂФзЪДеЕ±еРМжµБи°МпЉМеЕ®еЬЛеРДе§ІйЖЂйЩҐзЪДеЕТзІСйЦАи®ЇеЈ≤йХЈжЩВйЦУиЩХжЦЉйЂШдљНйБЛдљЬзЛАжЕЛгАВ
зЙЫйЖЂзФЯи™™пЉМе∞±и®ЇйЂШе≥∞жЬЯйЦУпЉМзХґеЬ∞зЪДеЕТзЂ•е∞ИзІСйЖЂйЩҐдЄАжЩЪжЬАе§Ъи¶БзЬЛ400еАЛжВ£еЕТпЉМе∞СдЄАйїЮдєЯжЬЙ200е§ЪеАЛпЉМиАМзґЬеРИжАІйЖЂйЩҐе∞±зЫЄе∞НиЉХйђЖпЉМе§ЬзП≠йЖЂзФЯжО•и®Ї20еАЛжВ£еЕТе∞±зЃЧжѓФиЉГе§ЪзЪД дЇЖгАВ
е∞НжѓФдєЛдЄЛдЄНйЫ£зЬЛеЗЇпЉМе∞ИзІСйЖЂйЩҐеЕТзІСйЦАи®ЇзЪДзИЖжїњиИЗеЃґйХЈзЪДзіЃе†ЖйБЄжУЗжЬЙеЊИе§ІйЧЬдњВгАВ
еЃґдљПдЄКжµЈеЄВйїГ浶еНАзЪДеКЙе•≥е£ЂеСКи®іиІАеѓЯиАЕзґ≤пЉМе≠©е≠РжѓПжђ°зФЯзЧЕе•єйГљжЬГиЈ®еНАеД™еЕИйБЄжУЗе∞ИзІСйЖЂйЩҐпЉМеЬ®е•єзЬЛдЊЖпЉМзґЬеРИжАІйЖЂйЩҐжИЦз§ЊеНАйЖЂйЩҐжО•иІЄзЪДзЧЕдЊЛжѓФиЉГжЬЙйЩРпЉМйВДжШѓе∞ИзІСйЖЂйЩҐжЫіиЃУе•єжФЊењГ гАВ
гАМе≠©е≠Ре§Ьи£°зЩЉзЗТз™БзДґеЗЇзПЊй©ЪеО•пЉМеП™иГљйБЄжУЗе§ІйЖЂйЩҐпЉМиРђдЄАеЖНйБЗеИ∞з™БзЩЉзЛАж≥БдєЯдЄНйЬАи¶БеЖНиљЙйЩҐдЇЖгАВгАНдЇМиГОеѓґе™ље§Пе•≥е£Ђи™™гАВ
жЫЊеЄґе≠©е≠РжЬЙз§ЊеНАйЖЂйЩҐе∞±и®ЇзґУй©ЧзЪДйЩґе•≥е£Ђз®±пЉМз§ЊеНАйЖЂйЩҐзЪДеД™еЛҐеЬ®жЦЉдЇЇе∞СпЉМдљЖйЖЂзЩВжҐЭдїґиВѓеЃЪжѓФдЄНдЄКе§ІйЖЂйЩҐпЉМеєЊжђ°е∞НжѓФдЄЛдЊЖпЉМйВДжШѓжЬГйБЄжУЗе∞ИзІСйЖЂйЩҐжИЦзґЬеРИжАІйЖЂйЩҐгАВ
иІАеѓЯиАЕзґ≤дЇЖиІ£еИ∞пЉМзВЇжЫіе•љжЗЙе∞НжВ£еЕТе∞±и®ЇйЂШе≥∞пЉМзЙЫйЖЂзФЯжЙАеЬ®зЪДзґЬеРИжАІйЖЂйЩҐеЕТзІСйЦАи®ЇдЄ¶жЬ™йЩРиЩЯпЉМзЩљзП≠йЖЂзФЯжѓП姩йЬАжО•и®ЇеЃМжЙАжЬЙжВ£еЕТжЙНиГљзµРжЭЯдЄА姩зЪДеЈ•дљЬпЉМгАМеНК姩зЬЛ50е§Ъ еАЛзЧЕдЇЇдєЯжШѓеЄЄдЇЛгАНгАВ
дЄКжµЈдЄАз§ЊеНАйЖЂйЩҐзЪДдЊѓйЖЂзФЯеЙЗеСКи®іиІАеѓЯиАЕзґ≤пЉМзФ±жЦЉдїЦжЙАеЬ®зЪДйЖЂйЩҐеГЕйЕНжЬЙдЄАеРНе∞ПеЕТзІСйЖЂзФЯпЉМз≤ЊеКЫжЬЙйЩРпЉМеЫ†ж≠§жѓП姩еП™иГљйЩРиЩЯ30еАЛгАВ
дЊѓйЖЂеЄЂи™™пЉМз§ЊеНАйЖЂйЩҐеПѓдї•жПРдЊЫзФ≤жµБгАБдєЩжµБгАБжФѓеОЯйЂФгАБеСЉеРЄйБУеРИиГЮзЧЕжѓТз≠Й晥檐пЉМйАЩжЃµжЩВйЦУеЕТзЂ•иВЇзВОжФѓеОЯйЂФжДЯжЯУзЪДзЧЕдЊЛжШОй°ѓеҐЮеК†пЉМз§ЊеНАйЖЂйЩҐжШѓеПѓдї•жПРдЊЫиЧ•зЙ©ж≤їзЩВзЪДпЉМйЫЦзДґиЧ•зЙ©еПѓиГљж≤ТжЬЙе§ІйЖЂйЩҐ йВ£йЇЉйљКеЕ®пЉМдљЖеЯЇз§ОиЧ•зЙ©йГљжШѓеПѓдї•жїњиґ≥жВ£иАЕзЪДйЬАж±ВгАВ
зЯ≠жЩВйЦУеЕІпЉМе¶ВдљХиИЗйЖЂеЄЂжЬЙжХИжЇЭйАЪпЉЯ
еЕТзІС襀嚥豰зЪДз®±зВЇвАЬеХЮзІСвАЭпЉМеЫ†еєЉзЂ•дЄНиГљи®Аи™ЮпЉМеН≥дљњеПѓдї•и®Аи™ЮдєЯеЄЄеЄЄи©ЮдЄНйБФжДПпЉМеЊИйЫ£иИЗйЖЂзФЯзЫіжО•йА≤и°МзЧЕжГЕдЇ§жµБпЉМеРМж®£жШѓзЬЛзЧЕпЉМеТМ絶жИРдЇЇзЬЛзЧЕзЫЄжѓФпЉМи®ЇжЦЈиµЈдЊЖеЊАеЊАжЫі и≤їжЩВгАБи≤їеКЫгАВ
еРМжЩВпЉМеЕТзІСйЖЂеЄЂдєЯйЭҐиЗ®дЊЖиЗ™еЕТзЂ•гАМйЩ™и®ЇеЬШгАНзЪДеЈ®е§Іе£УеКЫпЉМжЬЙжЩВдЄАеАЛе≠©е≠РзЬЛзЧЕпЉМзИЄзИЄе™ље™љгАБзИЇзИЇе•ґе•ґгАБе§ЦеЕђе§Це©ЖеЕ®еЃґйљКдЄКйЩ£гАВ
гАМеЃґйХЈзЪДзЈКеЉµењГжГЕжИСеАСеПѓдї•зРЖиІ£гАВгАНдљЖзЙЫйЖЂзФЯеїЇи≠∞пЉМжЗЙзФ±дЄАдљНзЫіжО•йЩ™и≠ЈдЇЇеЫЮз≠ФйЖЂзФЯжПРеХПпЉМйБњеЕНиљЙињ∞зЧЕжГЕпЉМдЄ¶дЄФеЬ®еЫЮз≠ФжЩВзЫ°йЗПеБЪеИ∞жЩВйЦУзЈЪжЄЕжЩ∞пЉМдЄНи¶БдЄКдЄАеП•и™™зЪДжШѓжخ姩пЉМдЄЛ дЄАеП•еПИиЈ≥еЫЮдЄЙ姩еЙНдЇЖгАВ
йБЉеѓІдЄАеЕТзІСзЊЕе§Іе§ЂдєЯеЬ®з§ЊзЊ§е™ТйЂФдЄКи°®з§ЇпЉМжЬЙдЇЫеЃґйХЈеЬ®жППињ∞е≠©е≠РзЧЕжГЕжЩВпЉМеЦЬж≠°е∞ЗзФЯзЧЕзЪДеЕ®йБОз®ЛйГљдїЛзієдЄАйБНпЉМеСКи®ійЖЂзФЯжѓПжђ°зЩЉзЗТйÚ絶е≠©е≠РеРГдЇЖдЇЫдїАйЇЉпЉМжЬЙжЩВе∞±жЙѓеБПдЇЖпЉМ и™™еИ∞жДЫеРГдїАйЇЉдЄНжДЫеРГдїАйЇЉдЄКпЉМеЕґеѓ¶йАЩж®£еПНиАМеЃєжШУжЙУдЇВйЖЂзФЯзЪДжАЭиЈѓгАВ
дїЦз®±пЉМйЖЂзФЯеХПи®ЇжЩВиСЧйЗНеЄМжЬЫдЇЖиІ£зЪДжШѓе≠©е≠РзЩЉзЗТзЪДеЕЈйЂФ姩жХЄпЉМжѓП姩зЩЉзЗТзЪДжђ°жХЄпЉМдї•еПКйЂФжЇЂжЬАйЂШйБФеИ∞е§Ъе∞СеЇ¶пЉМйАЩдЇЫдњ°жБѓеЃґйХЈдЄН嶮жЬЙжДПи≠ШеЬ∞и®ШйМДдЄЛдЊЖпЉМжЬЙеК©жЦЉйЖЂзФЯеИЖжЮРгАБеИ§жЦЈе≠©е≠РзЪДзЧЕжГЕпЉМвАЬ дЄНеГЕиГљжПРеНЗиЗ™еЈ±е≠©е≠РзЪДзЬЛи®ЇжХИзОЗпЉМдєЯзВЇеЕґдїЦзЬЛзЧЕзЪДжВ£еЕТзИ≠еПЦжЩВйЦУгАНгАВ
зґУеЄЄзН®иЗ™еЄґе≠©е≠РзЬЛзЧЕзЪДзОЛеЕИзФЯпЉМеЬ®еЪРеИ∞жЬЙжХИжЇЭйАЪеЄґдЊЖзЪДвАЬзФЬй†≠вАЭеЊМи™™пЉМе∞±и®ЇйЂШе≥∞жЬЯйЦУпЉМзВЇдЇЖйШ≤ж≠ҐжОТйЪКжЩВйЦУ姙йХЈењШдЇЖжГ≥и°®йБФзЪДйЗНйїЮпЉМдїЦзПЊеЬ®жЬГжККе≠©е≠РзЪДзЩЉзЗТжЩВйЦУпЉМеРГ еЃМйААзЗТиЧ•еЊМзЪДзЧЗзЛАйГљи®ШйМДеЬ®е∞ПжЬђе≠РдЄКпЉМдњЭи≠ЙеТМйЖЂеЄЂжЇЭйАЪжЩВжАЭиЈѓжЄЕжЩ∞гАВ
гАМеЕТзЂ•зЬЛзЧЕйЫ£гАНеЫ∞е±Аж†єжЇРеЬ®дљХиЩХ?
жѓПеИ∞еСЉеРЄйБУзЦЊзЧЕзЪДйЂШзЩЉзФЯжЬЯпЉМеєЊдєОжЙАжЬЙйЖЂйЩҐзЪДеЕТзІСйЦАи®ЇйГљдЇЇжїњзВЇжВ£пЉМеЕТзІСзЬЛзЧЕйЫ£еХПй°Ме∞±жЬГеЖНжђ°еЗЄй°ѓгАВ
зВЇдЇЖе§ЪзЬЛдЄАдЇЫжВ£еЕТпЉМйЖЂзФЯеАСж∞ідЄНжХҐе§ЪеЦЭпЉМдЄКиґЯжіЧжЙЛйЦУи¶БйБУеАЛж≠ЙпЉМеРГй£ѓдєЯеЄЄеЄЄйБОдЇЖй£ѓйїЮ......еЪіе≥їзЪДи®ЇзЩВе£УеКЫгАБеЕЕжЦ•иСЧе§ІйЗПзЧЕеОЯйЂФзЪДеЈ•дљЬзТ∞еҐГгАБйЂШ и≤†иНЈзЪДеЈ•дљЬпЉМгАМйРµжЙУзЪДгАНеЕТзІСйЖЂеЄЂзµВжШѓжЙЫдЄНдљПзЪДгАВ
гАМйЖЂзФЯзЧЕеАТзЪДжГЕж≥БжШѓеЊИеЄЄи¶ЛзЪДгАВгАНж†єжУЪзЙЫйЖЂзФЯдїЛзієпЉМдїЦжЙАеЬ®йЖЂйЩҐзЪДеЕТзІСйЖЂзФЯеП™жЬЙ20дЇЇпЉМеК†дЄКеЕТзІСи≠Је£Ђе§ІзіДжЬЙ50дЇЇпЉМзПЊеЬ®иГљж≠£еЄЄдЄКзП≠зЪДдєЯе∞±35еАЛдЇЇпЉМдЄФгАМжИСеАСзІСеЃ§ еЪідї§з¶Бж≠ҐеЄґзЧЕдЄКзП≠гАНгАВ
еАЉеЊЧж≥®жДПзЪДжШѓпЉМеЕТзІСйЖЂеЄЂеБПе∞СеХПй°МеЄЄеєіе≠ШеЬ®гАВ ж†єжУЪеЬЛеЃґи°ЫеБ•еІФзЪДзµ±и®ИжХЄжУЪпЉМ2021еєіжИСеЬЛеЕТзІСйЖЂеЄЂжХЄзВЇ20.6иРђдЇЇпЉМеЬ®еЕ®еЬЛ420е§ЪиРђеРНйЖЂеЄЂдЄ≠дљФжѓФзіД5%гАВ иАМжИСеЬЛ0пљЮ17ж≠≤еЕТзЂ•жХЄйЗПдљФ21%гАВ
дЄФеЯЇжЦЉеЕТзІСзЪДзЙєжЃКжАІпЉМеН≥дљњдЇЇжЙЛдЄН姆пЉМеРДзІСйЦУзЫЄдЇТжФѓжПізЪДзПЊеГПдєЯдЄНжЬГеЬ®еЕТзІСеЗЇзПЊгАВ зЙЫйЖЂеЄЂи™™пЉМй¶ЦеЕИйАЩжґЙеПКеЯЈж•≠йЖЂеЄЂж≥ХеХПй°МпЉМжФѓжПіеЕТзІСе∞±и¶БеК†и®їеЕТзІСеЯЈж•≠зѓДеЬНпЉМйЬАи¶БеЊИи§ЗйЫЬзЪДжЙЛзЇМпЉМиЊ¶зРЖжЩВйЦУиЉГйХЈпЉЫеЕґжђ°пЉМж≤ТдЇЇй°ШжДПдЊЖпЉМеЫ†зВЇеЕТзІСжШѓдЄАеАЛжѓФиЉГеЕ®йЭҐзЪДзІСеЃ§пЉМдЄАеАЛ еЕТзЂ•зЪДзЦЊзЧЕи®ЇжЦЈеЊАеЊАйЬАи¶БжґЙеПКдЄНеРМе∞Иж•≠зЪДйССеИ•и®ЇжЦЈпЉМйАЩжШѓжИРдЇЇзІСйЖЂеЄЂзД°ж≥ХйБ©жЗЙзЪДгАВ
гАМеЕ®йЭҐзЪДзЯ•и≠ШйЂФз≥їеТМиЙѓе•љзЪДењГжЕЛжШѓеБЪеЕТзІСйЖЂзФЯдЄНеПѓжИЦзЉЇзЪДгАВгАНзЙЫйЖЂзФЯи™™пЉМзЄ±иІАдЄАеРНеНЪе£ЂеЕТзІСйЖЂзФЯзЪДжИРйХЈиЈѓзЈЪпЉМеМЕжЛђ5еєіжЬђзІСпЉМ3еєізҐ©е£ЂпЉМ3еєіеНЪе£ЂпЉМ3еєіи¶П еЯєпЉИдљПйЩҐйЖЂеЄЂж®ЩжЇЦеМЦи®УзЈіпЉЙпЉМйГ®еИЖйЖЂйЩҐйВДйЬАи¶БеєЊеєіе∞ИеЯєпЉИе∞ИзІСйЖЂеЄЂж®ЩжЇЦеМЦи®УзЈіпЉЙгАВ
зДґиАМпЉМеН≥дЊњеЕТзІСйЖЂеЄЂзЪДеЯєй§КжИРжЬђж•µйЂШпЉМйАЩй°ЮжЧПзЊ§еЊАеЊАйВДйЭҐиЗ®гАМжіїеЕТйЫ£еєєйМҐеПИе∞СгАНгАМдЇЇйЫ£зХЩгАНгАМжЩЙеНЗжЕҐгАНз≠Йе§ЪйЗНеЫ∞еҐГгАВ
зЕІзРЖи™™пЉМжЬАйЫ£гАБжЬАзіѓзЪДеЈ•дљЬзРЖжЗЙеЊЧеИ∞жЫіеРИзРЖзЪДиЦ™йЕђеЊЕйБЗпЉМдљЖиЇЂзВЇеЕТзІСйЖЂзФЯпЉМдїШеЗЇеТМжФґеЕ•дЄ¶дЄНжИРж≠£жѓФгАВ
дЄ≠иПѓйЖЂеЄЂеНФжЬГеЕТзІСеИЖжЬГеЕИеЙНзЪДи™њжЯ•зЩЉзПЊпЉМеЕТзІСйЖЂеЄЂзЪДеЈ•дљЬйЗПеє≥еЭЗжШѓйЭЮеЕТзІСйЖЂеЄЂзЪД1.68еАНпЉМдљЖжФґеЕ•еП™дљФжИРдЇЇзІСйЖЂеЄЂзЪД76%гАВ гАК2020еєідЄ≠еЬЛйЖЂйЩҐиЦ™и≥Зи™њжߕ冱еСКгАЛдєЯй°ѓз§ЇпЉМеЕТзІСиЦ™и≥ЗжОТеРНйЭ†еЊМпЉМзІСйЦУеРМиБЈз®±зЪДиЦ™и≥Зж∞іжЇЦеЈЃзХ∞йБФ20%иЗ≥45%гАВ
гАМињСеєідЊЖпЉМзЦЊзЧЕи®ЇжЦЈзЫЄйЧЬеИЖзµДпЉИDRGпЉЙжФѓдїШз≠ЙжФњз≠ЦзЪДжО®йА≤пЉМе∞НеЕТзІСзЪДжФґеЕ•жІЛжИРдЇЖйА≤дЄАж≠•е£УзЄЃгАВгАНзЙЫйЖЂзФЯз®±пЉМзФ±жЦЉеЕТзІСжШѓеЄЄеєіиЩІжРНзІСеЃ§пЉМеН≥дљњзЫИеИ©пЉМеЕґзЫИеИ©й°НдєЯзД°ж≥ХеТМжИРдЇЇзІСеЃ§зЫЄжПРдЄ¶иЂЦпЉМ еЫ†ж≠§е§ІеЮЛзґЬеРИйЖЂйЩҐдЄНжЬГжККз≤ЊеКЫе∞Иж≥®еЬ®еЕТзІСгАВ
жЙАиђВDRGдїШи≤їпЉМжШѓдЊЭзЕІзЦЊзЧЕи®ЇжЦЈгАБзЧЕжГЕеЪійЗНз®ЛеЇ¶гАБж≤їзЩВжЦєж≥Хз≠ЙеЫ†зі†пЉМжККзЧЕдЇЇеИЖеЕ•иЗ®еЇКзЧЕзЧЗиИЗи≥ЗжЇРжґИиАЧзЫЄдЉЉзЪДи®ЇжЦЈзЫЄйЧЬзµДеИ•гАВ еЬ®ж≠§еЯЇз§ОдЄКпЉМеБ•дњЭдЊЭзЕІзЫЄжЗЙзЪДдїШи≤їж®ЩжЇЦйА≤и°МжФѓдїШгАВ дЊЭзЕІDRGжФѓдїШжФєйЭ©и®≠и®ИзЪДзРЖжГ≥ж®°еЉПпЉМеБ•дњЭеЯЇйЗСгАБйЖЂйЩҐгАБзЧЕдЇЇдЄЙжЦєжЗЙи©≤еѓ¶зПЊеЕ±иіПгАВ
гАМеК†дЄКйЖЂзЧЕйЧЬдњВеЉµпЉМеЕТзІСйЖЂзФЯдЄНеҐЮеПНжЄЫпЉМгАНзЙЫйЖЂзФЯи™™пЉМгАМзґЬеРИйЖЂйЩҐеЕТзІС'иРОзЄЃ'пЉМе∞ИзІСйЖЂйЩҐдєЯдЄН写йЗНи≤†пЉМеЫ†ж≠§дЄАжЧ¶еЗЇзПЊз™БзЩЉдЇЛдїґпЉМе∞ИзІСйЖЂйЩҐзЪДе£УеКЫзЫіжО•'зИЖзВЄ'гАВ гАН
еЕТзІСйЦАи®ЇиГљеР¶жМБзЇМгАМйЩНжЇЂгАНпЉЯ жЬ™дЊЖе¶ВдљХињОжИ∞е∞±и®ЇйЂШе≥∞пЉЯ
12жЬИ24жЧ•пЉМеЬЛеЃґи°ЫзФЯеБ•еЇЈеІФжЦ∞иБЮзЩЉи®АдЇЇгАБеЃ£еВ≥еПЄеЙѓеПЄйХЈз±≥йЛТеЬ®и®ШиАЕжЬГдЄКи°®з§ЇпЉМињСжЧ•пЉМеЕ®еЬЛйЖЂзЩВж©ЯжІЛйЦАгАБжА•и®ЇеСЉеРЄйБУзЦЊзЧЕи®ЇзЩВйЗПжХійЂФжМБзЇМеСИж≥ҐеЛХдЄЛйЩНиґ®еЛҐгАВ жХЄжУЪй°ѓз§ЇпЉМ12жЬИ22жЧ•пЉМеЕ®еЬЛдЇМзіЪдї•дЄКйЖЂзЩВж©ЯжІЛйЦАгАБжА•и®ЇеСЉеРЄйБУзЦЊзЧЕзЄљи®ЇзЩВйЗПиЉГдЄКеС®еРМжЬЯдЄЛйЩН8.2%пЉМиЉГйЂШе≥∞жЬЯдЄЛйЩН30.02%гАВ
иЂЗеИ∞йАЩз®ЃдЄЛйЩНиґ®еЛҐпЉМзЙЫйЖЂзФЯи™НзВЇпЉМйАЩжШѓдЄАеАЛйЭЮжЦ∞зЩЉеСЉеРЄйБУеВ≥жЯУзЧЕзЪДењЕзДґи¶ПеЊЛпЉМдЄФйЪ®иСЧж∞£жЇЂзЪДеЫЮеНЗпЉМйАЩз®Ѓиґ®еЛҐжЬЙеПѓиГљжЬГжМБзЇМдЄАжЃµжЩВйЦУпЉМгАМдљЖзЄљйЂФзЪДеЕТзЂ•еСЉеРЄйБУжДЯжЯУиґ®еЛҐпЉМ жЬГдї•дЄАеАЛдЄ≠з≠Йж∞іеє≥жМБзЇМеИ∞йЦЛе≠ЄеЙНеЊМгАНгАВ
дЊѓйЖЂеЄЂе∞Нж≠§и°®з§Їи™НеРМпЉМдїЦз®±пЉМе¶ВжЮЬж∞£жЇЂжМБзЇМиµ∞дљОпЉМеПѓиГљйВДжЬГињОдЊЖдЄАж≥Ґе∞ПйЂШе≥∞гАВ
иІАеѓЯиАЕзґ≤ж≥®жДПеИ∞пЉМзВЇжЬЙжХИжЗЙе∞Не∞±и®ЇйЂШе≥∞пЉМе§ЪеЬ∞зВЇеЕТзІСйЦАи®ЇеД™еМЦи®ЇзЩВжЬНеЛЩжµБз®ЛпЉМеД™еМЦзЧЕзЂ•е∞±йЖЂйЂФй©ЧгАВ еРДзіЪ婶床дњЭеБ•ж©ЯжІЛдєЯи°®з§ЇпЉМеЬ®е∞±и®ЇйЂШе≥∞жЬЯйАПйБОеїґйХЈйЦАи®ЇжЩВйЦУгАБеҐЮеК†йЦАи®ЇиЩЯжЇРгАБеК†йЦЛйЦАи®ЇеЃ§еТМи®ЇзЩВеНАеЯЯгАБйЦЛи®≠е§ЬйЦУйЦАи®ЇеТМйА±жЬЂйЦАи®ЇпЉМжЬАе§ІйЩРеЇ¶еЬ∞жїњиґ≥еЕТзЂ•зЪДе∞±и®ЇйЬАж±ВгАВ
гАМзПЊеЬ®йЖЂйЩҐзЪДеЈ•дљЬеБЪеЊЧжМЇе•љпЉМжЗЙе∞НеѓЖйЫЖжАІзИЖзЩЉзЪДжµБз®ЛдєЯжѓФиЉГжИРзЖЯгАВжА•и®ЇйЖЂеЄЂдєЯжЬГеИЖз≠ЙзіЪеД™еЕИжО•и®ЇпЉМдїЦеАСжЬГзґЬеРИиАГжЕЃе∞ПжЬЛеПЛзЪДйЂФжЇЂгАБзЛАжЕЛпЉМеИЖзВЇй°ЮдЉЉ1гАБ2гАБ3гАБ4 еАЛз≠ЙзіЪпЉМзЛАжЕЛжѓФиЉГе•љзЪДе∞ПжЬЛеПЛжЬГжОТеЬ®зЫЄе∞НйЭ†еЊМзЪДдљНзљЃпЉМеЃґйХЈе∞НйАЩз®ЃеБЪж≥ХдєЯжШѓеПѓдї•зРЖиІ£зЪДгАВгАНеКЙе•≥е£Ђи™™гАВ
еЬ®еКЙе•≥е£ЂзЬЛдЊЖпЉМйЖЂйЩҐеЬ®жФєиЃКпЉМеЃґйХЈдєЯжЗЙжПЫдљНзРЖиІ£йЖЂзФЯпЉМзЫ°йЗПйБњеЕНзИ≠еРµгАВ гАМжИСзРЖиІ£еЃґйХЈиСЧжА•зЪДењГжЕЛпЉМдљЖдЊЖйЖЂйЩҐе∞±и®ЇжЩВдЄН嶮е§ЪиІАеѓЯиАМдЄНжШѓеЉµеШіе∞±еХПпЉМдЄАдЇЫж®Щи≠ШгАБеЄЄи¶ЛеХПй°МзЪДиІ£ж±ЇжЦєж≥ХеЕґеѓ¶йГљеѓЂзЪДеЊИжЄЕж•ЪгАВе¶Вж≠§дЄАдЊЖпЉМйЖЂи≠ЈдЇЇеУ°е∞±еПѓдї•й®∞еЗЇжЩВйЦУжХСж≤ї жЫіе§ЪзЪДе≠©е≠РгАВе§ІеЃґдЄАиµЈеЙµйА†дЄАеАЛжЫіе•љзЪДе∞±и®ЇзТ∞еҐГи±ИдЄНжШѓеЊИе•љпЉЯвАЭ
и™™еЃМпЉМеКЙе•≥е£ЂзФ®жґИжѓТзіЩеЈЊе∞Зе≠©е≠РеЭРйБОзЪДеЗ≥е≠РжУ¶жЛ≠дЇЖдЄАйБНжЙНйЫҐйЦЛйЖЂйЩҐгАВ
иІАеѓЯиАЕзґ≤дєЯж≥®жДПеИ∞пЉМдЄНе∞СеЬ∞жЦєдєЯеЕђдљИдЇЖеПѓдї•жПРдЊЫеЕТзІСи®ЇзЩВжЬНеЛЩзЪДе߯屧йЖЂзЩВж©ЯжІЛи®КжБѓпЉМеЬ®дЄАдЇЫз§ЊеНАеБ•еЇЈжЬНеЛЩдЄ≠ењГпЉМжВ£иАЕеПѓдї•йА≤и°Ми°Ажґ≤еЄЄи¶Пз≠Й晥жЯ•пЉМжШО祯讯жЦЈеЊМйВДеПѓйА≤и°МйЬІеМЦз≠Йж≤їзЩВгАВ
е∞±йЖЂзњТжЕ£ж≠£еЬ®жФєиЃКзЪДи≥Ие•ґе•ґеСКи®іиІАеѓЯиАЕзґ≤пЉМдї•еЙНе≠Ђе•≥зФЯзЧЕе∞±еЊАдЄЙзФ≤е∞ИзІСйЖЂйЩҐйАБпЉМзПЊеЬ®е¶ВжЮЬе≠©е≠РзЧЕжГЕдЄНжШѓеЊИеЪійЗНпЉМе∞±жЬГе∞±ињСйБЄжУЗз§ЊеНАйЖЂйЩҐжИЦжШѓзґЬеРИжАІйЖЂйЩҐгАВ
зДґиАМпЉМеГПи≥Ие•ґе•ґйАЩж®£зЪДзХҐзЂЯйВДжШѓе∞СжХЄгАВ жЬЙж•≠еЕІдЇЇе£ЂеїЇи≠∞пЉМжЗЙе∞Не߯屧йЖЂйЩҐзЪДеЕТзІСиГљеКЫжСЄдЄАжђ°еЇХпЉМж†єжУЪе±ђеЬ∞зЪДйЬАж±ВзЙєйїЮпЉМиІ£ж±Їе∞Иж•≠дЇЇеУ°йЕНеВЩгАБ晥檐иГљеКЫиґ≥姆гАБиЧ•еУБи¶ЖиУЛеЕ®йЭҐз≠ЙзУґй†ЄпЉМжЙНжЬЙеПѓиГљжЙ≠иљЙеЃґйХЈе∞Не߯屧йЖЂйЩҐзЪДи™Ни≠ШпЉМйА≤и°МжЬЙжХИеИЖжµБ гАВ
дЄ≠еЬЛйЖЂеЄЂеНФжЬГеЕТзІСйЖЂеЄЂеИЖжЬГжЬГйХЈгАБеЊ©жЧ¶е§Іе≠ЄйЩДе±ђеЕТзІСйЖЂйЩҐдЄїдїїйЖЂеЄЂйїГеЬЛиЛ±жЫЊи°®з§ЇпЉМеЬ®еЕТзІСзІЛеЖђе∞±и®ЇйЂШе≥∞е≠£зѓАпЉМеЕТзІСдЇЇжЙНеМ±дєПеХПй°МеЗЄй°ѓпЉМеПѓдї•еПГиАГзЩЉйБФеЬЛеЃґзЪДеБЪж≥ХпЉМеН≥еЯєи®Уз§ЊеНАеЕ®зІСйЖЂзФЯпЉМиЃУдїЦеАСжЧҐ иÚ絶姲䯯зЬЛжњ±зЧЕдєЯиÚ絶е∞Пе≠©зЬЛзЧЕпЉМгАМиЃУеЕґжЬЙеЛЭдїїеКЫгАНгАВ
з§ЊеНАйЖЂзФЯдЊѓйЖЂзФЯеСКи®іиІАеѓЯиАЕзґ≤пЉМз§ЊеНАйЖЂйЩҐзЪДдЄїеКЫжШѓеЕ®зІСйЖЂзФЯпЉМдљЖдєЯжЬГжЬЙжДПи≠ШзЪД絶еЕ®зІСйЖЂзФЯеБЪеЕТзІСеЯєи®УгАВ
дЊѓйЖЂеЄЂз®±пЉМзПЊеЬ®зЧЕжЇРеЊИжЈЈйЫЬпЉМе¶ВжЮЬе≠©е≠РеП™жШѓжЩЃйАЪзЪДе∞ПжДЯеЖТпЉМеїЇи≠∞еПѓеЕИеЙНеЊАжЬЙеЕТзІСи≥Зи≥™зЪДз§ЊеНАйЖЂйЩҐгАБдЇМдЄЙзіЪйЖЂйЩҐеИЭи®ЇпЉМзЫЄжѓФе§ІйЖЂйЩҐжОТйЪКжЩВйЦУжЫізЯ≠пЉМдЄАеЃЪз®ЛеЇ¶дЄКдєЯиГљйБњеЕНдЇ§еПЙ жДЯжЯУзЪД饮йЪ™гАВ



























































зХЩдЄЛи©ХиЂЦ